- トップ
- > 研究者・企業の方へ
- > 研究所について
- > 各研究部門の紹介
- > 分子内分泌研究部
- > 新生児一過性糖尿病(Transient neonatal diabetes、TNDM: OMIM 601410)
新生児一過性糖尿病(Transient neonatal diabetes、TNDM: OMIM 601410)
疾患概要
生後6か月以内に発症する糖尿病を新生児糖尿病と総称します。新生児糖尿病は、持続性糖尿病(Persistent neonatal diabetes mellitus、PNDM)と、生後18か月まで(中央値:3か月)に血糖異常が改善する新生児一過性糖尿病(Transient neonatal diabetes mellitus、TNDM)に大別されます。TNDMは、新生児糖尿病の約60%を占めます。原因が判明している例の約70%は、6q24に存在するPLAGL1遺伝子の過剰発現によるものです。その他の原因として、膵臓β細胞に存在するKチャネルの構成分子である、KCNJ11やABCC8などに変異をきたすものがあります。6q24関連新生児一過性糖尿病(6q24-TNDM)は、一度は寛解しますが、約50~90%で思春期や妊娠を契機に糖尿病を再発するとされています。
発症頻度
TNDMの頻度は約20~40万出生に1人と報告されています(Docherty LE et al. Diabetologia. 2013)。
臨床像
6q24-TNDMでは胎児期から胎児発育不全 (fetal growth restriction: FGR)がみられることが多いです。これは、胎児期からのインスリン欠乏を反映しています。それに伴い、低出生体重、SGA(small for gestational age)であることも特徴的です。また、早産児の割合が高いという報告もあります(Docherty LE et al. Diabetologia. 2013)。
通常、新生児期の血糖異常は日齢7頃までにみられ、生後12週頃までに改善しますが(Nagashima K et al. Pediatr Int. 2017)、寛解までの期間が1年以上にわたる場合もあります(Temple et al. Diabetes. 2000) 。血糖異常は、糖尿病性ケトアシドーシスを伴わない高血糖が特徴的です。新生児期には、インスリン分泌の低下がみられますが、成長とともに一時的に改善します。寛解中に低インスリン性高血糖をきたす場合があります。
血糖異常の他に、出生時からみられる合併症として巨舌(44%)、臍ヘルニア(21%)、特徴的顔貌(18%)、腎泌尿器疾患(9%)、先天性心疾患(9%)、四肢の異常(8%)、甲状腺機能低下症(4%)などがあります(Docherty LE et al. Diabetologia. 2013)。
寛解後は糖尿病の治療を要さなくなりますが、思春期や妊娠を契機に糖尿病を再発します。糖尿病再発時の症状としては、多飲・多尿が多く、糖尿病性ケトアシドーシスは生じにくいという報告もあります(Le Bourgeois F et al. Diabetes Care. 2020)。
KCNJ11およびABCC8に関連したTNDMでは、6q24-TNDMと比較して発症日齢がやや遅く、出生体重が高く、寛解に至る期間が長く、診断時にケトアシドーシスがみられることがよくあります。また、糖尿病に加えて、てんかん、筋緊張低下、発達遅滞を呈する人もいます。
遺伝学的原因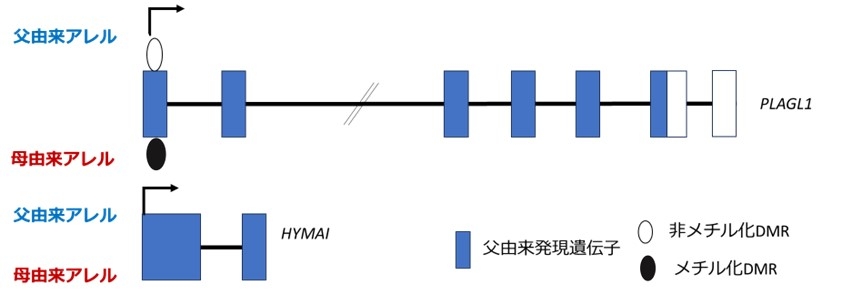
TNDMの原因の約70%は、6番染色体長腕6q24に存在する遺伝子である、6q24インプリンティング領域に存在する父性発現遺伝子PLAGL1の過剰発現によるもので、6q24関連新生児一過性糖尿病 (6q24-TNDM)と呼ばれます。
6q24-TNDMが関連するといわれている領域内にはPLAGL1とHYMAIの2つの遺伝子がありますが、HYMAI遺伝子はタンパクをコードしていないことから、TNDMの発症には主にPLAGL1遺伝子が関与していると考えられています。PLAGAL1は転写因子であるZinc-finger proteinをコードし、細胞周期を制御します。TNDMトランスジェニックマウスでは、胎児期における膵臓β細胞の減少を引き起こします。これらのマウスでは、出生後に膵臓β細胞量は正常化するものの、膵臓内のインスリン含有量は低下しています。このことから、PLAGL1の過剰発現が、β細胞の成熟不全をきたすことが示唆されています。しかし、その機序や再発に至るメカニズムは明らかになっていません。
PLAGL1が過剰発現する機序にはメチル化可変領域(Differentially methylated region、DMR)が関与しています。約1kbのPLAGL1 TSS alt-DMR内にはPLAGL1およびHYMAIの共有プロモーターが存在し、メチル化によって転写が抑制されます(Valente T et al. Mech Dev. 2001)。通常、PLAGL1 TSS alt-DMRは母由来アレルでメチル化されているため、PLAGL1は父アレルのみで発現します。
6q24-TNDMでは、以下の3つの機序によりPLAGL1過剰発現を引き起こしていることが知られています。
- 父性片親性ダイソミー (paternal uniparental disomy、UPD6pat)(約41%)通常de novo発症です。
- 父由来アレルの6q24重複(29%)
父由来アレルの重複は、de novo変異または優性遺伝、あるいは複雑な染色体異常の一環として起こることがあります。
- 母由来アレルの低メチル化(30%)
通常では、母由来アレルはメチル化を受けてPLAGL1発現が抑制されていますが、なんらかの理由でメチル化されない場合、PLAGL1の過剰発現につながります。エピジェネティクスな変異が関与しています。
複数遺伝子座のDMRにメチル化異常を示す、Multi-locus imprinting disturbance(MLID)症例がみられる場合もあります。
遺伝診断法および遺伝学的診断機基準
6q24-TNDMでは再発リスクが高いため、遺伝学的診断が重要となります。新生児期の一過性高血糖を認めた場合、PLAGL1領域のメチル化解析が推奨されます。メチル化解析は、PLAGL1遺伝子の他にINS遺伝子やKCNJ遺伝子などを含むDMRのメチル化状態とコピー数変化を同時に解析することのできる、メチル化特異的MLPA法(MS-MLPA)を用いて行います。MS-MLPAは、成育医療研究センター衛生検査センター(非保険)と当研究室(研究の一環)で行っております。PLAGL1-DMR にコピー数変化を認めた場合、6q24重複パターンの6q24-TNDMと診断できます。6q24重複が判明した場合、重複範囲の確認目的に、aCGH解析を行います。PLAGL1-DMRに低メチル化を認めた場合、トリオ検体でマイクロサテライトマーカー解析を行い、UPD6patかエピ変異かを同定します。エピ変異が判明した場合には、MLIDの合併を検索する目的で、単一遺伝子検査を行います。
管理・治療法
TNDM発症時には、血糖モニタリングやインスリン投与で管理を行います。SU剤が有効な場合もあります。また、先天性疾患の有無を精査する他、甲状腺ホルモンの測定も行います。寛解中は、高インスリン性低血糖や糖尿病再発の有無をフォローします。再発時の治療に関しては未だ議論されていますが、食事療法のみで管理可能な症例、インスリン治療や経口血糖降下薬を要する症例などが報告されています。
予後
予後は良好とされていますが、思春期以降に糖尿病を再発する可能性があります。
小児、指定難病ページ、各大学、関連学会へのリンク
コンセンサスガイドライン
現時点ではありません。
患者会
現時点ではありません。



